Best practice
Evidence 2013;5(2): e1000035 doi: 10.4470/E1000035
Pubblicato: 28 febbraio 2013
Copyright: © 2013 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
La malattia tromboembolica (MTE) spazia da forme asintomatiche di trombosi venosa profonda (TVP) a casi fatali di embolia polmonare (EP). Anche le forme non fatali di MTE possono determinare gravi conseguenze a lungo termine, come la sindrome post-trombotica o l’ipertensione polmonare cronica.
Per ridurre l’estrema variabilità della pratica clinica, questo articolo sintetizza le più recenti raccomandazioni del National Institute for Health and Clinical Excellence (NICE) sulla diagnosi e il trattamento della MTE sospetta o confermata, fatta eccezione per le donne in gravidanza (1). Le raccomandazioni del NICE sono basate su una revisione sistematica delle migliori evidenze disponibili e sull’esplicita considerazione della costo-efficacia degli interventi sanitari. Quando le evidenze sono limitate, le raccomandazioni si basano sull’esperienza del gruppo che ha prodotto la linea guida – Guidelines Development Group (GDG) – e sulle norme di buona pratica clinica. I livelli di evidenza delle raccomandazioni cliniche sono indicati in corsivo tra parentesi quadre.
1. Diagnosi di trombosi venosa profonda
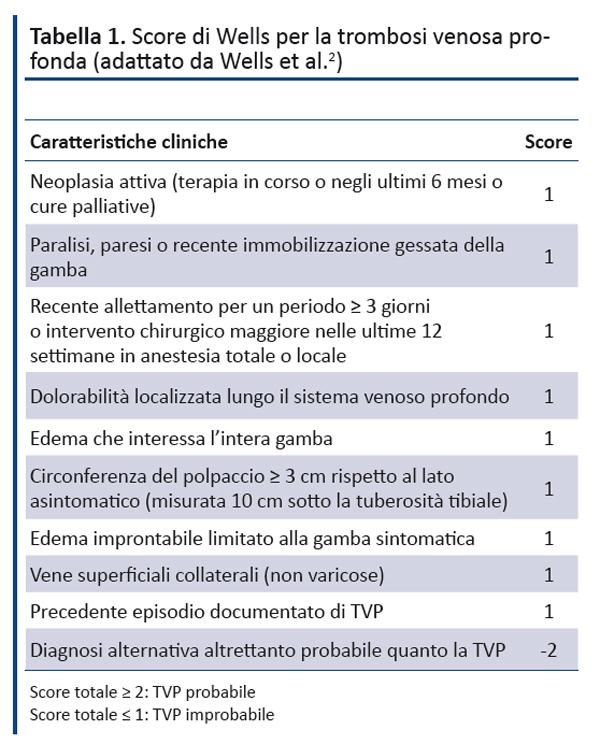
- Se un paziente presenta segni o sintomi di TVP, valutare attentamente i dati della storia e dell’esame obiettivo per escludere altre cause. [Raccomandazione basata sull’esperienza e l’opinione del GDG]
- Nei pazienti con sospetta TVP e score di Wells ≥ 2 (TVP probabile, Tabella 1), eseguire:
- un’ecografia delle vene prossimali della gamba entro 4 ore e, se negativa, un test del D-dimero, oppure
- il D-dimero, se l’ecografia non è fattibile nei tempi richiesti, somministrando per 24 ore un anticoagulante per via parenterale, in attesa di eseguire l’ecografia entro 24 ore. Ripetere l’ecografia dopo 6-8 giorni in tutti i pazienti con D-dimero positivo e ecografia negativa.
- Nei pazienti con sospetta TVP e score di Wells ≤ 1 (TVP improbabile, Tabella 1), eseguire un test del D-dimero. Se il risultato è positivo:
- eseguire un’ecografia delle vene prossimali della gamba entro 4 ore;
- se l’ecografia non è fattibile nei tempi richiesti somministrare per 24 ore un anticoagulante per via parenterale, in attesa di eseguire l’ecografia entro 24 ore.
2. Diagnosi di embolia polmonare
- Nei pazienti con sospetta EP e score di Wells > 4 (EP probabile, Tabella 2), eseguire immediatamente un’angio-TC polmonare oppure, se non disponibile, somministrare subito un anticoagulante per via parenterale in attesa di eseguire l’angio-TC polmonare. Valutare l’opportunità di eseguire un’ecografia delle vene prossimali della gamba se l’angio-TC è negativa e si sospetta una TVP.
- Nei pazienti con sospetta EP e score di Wells ≤ 4 (EP improbabile), eseguire il D-dimero. Se il risultato è positivo, eseguire immediatamente un’angio-TC polmonare oppure, se non disponibile, somministrare subito un anticoagulante parenterale in attesa di eseguire l’angio-TC polmonare.
[Raccomandazioni basate su evidenze di qualità da moderata a molto bassa da studi diagnostici e trial controllati randomizzati e su un modello economico con limiti potenzialmente molto severi e applicabilità diretta]

3. Terapia farmacologica nei pazienti con diagnosi confermata di trombosi venosa profonda o embolia polmonare
- Somministrare eparina a basso peso molecolare (EBPM) o fondaparinux, tenendo in considerazione comorbidità, controindicazioni e costo dei farmaci, con le seguenti eccezioni:
- ai pazienti con severa compromissione della funzionalità renale o conclamata insufficienza renale (velocità di filtrazione glomerulare < 30 ml/min), somministrare eparina non frazionata, aggiustando il dosaggio sul tempo di tromboplastina parziale attivata, oppure EBPM aggiustando il dosaggio secondo l’attività anti-Fattore X
- nei pazienti a rischio di emorragia, considerare l’eparina non frazionata
- ai pazienti con EP emodinamicamente instabili, somministrare eparina non frazionata e valutare l’opportunità della trombolisi.
Iniziare il prima possibile la somministrazione di EBPM, di fondaparinux o di eparina non frazionata e continuare la terapia sino al 5° giorno, oppure sino a quando l’INR, aggiustato per gli antagonisti della vitamina K (si veda raccomandazione successiva), raggiunge un valore = 2 per almeno 24 ore.
[Raccomandazioni basate su evidenze di qualità da moderata a molto bassa da trial controllati randomizzati e su studi di costo-efficacia con limiti potenzialmente molto severi e applicabilità parziale per tipo di farmaco. Gli altri aspetti si basano sull’esperienza e l’opinione del GDG e su informazioni dall’autorizzazione all’immissione in commercio dei prodotti]
- Somministrare EBPM ai pazienti con neoplasie in fase attiva e TVP prossimale o EP confermata, continuando la terapia per 6 mesi. [Raccomandazione basata su evidenze di qualità da moderata a molto bassa da trial controllati randomizzati e su studi di costo-efficacia con limiti potenzialmente molto severi e applicabilità parziale]. A sei mesi valutare rischi e benefici di continuare il trattamento anticoagulante. [Raccomandazione basata sull’opinione del GDG]
- Somministrare antagonisti della vitamina K per almeno 3 mesi ai pazienti con EP “non giustificata”, che non presentano cioè pregressi fattori di rischio maggiore per MTE e che non assumono terapie ormonali (contraccettivi orali o terapia ormonale sostitutiva), o con neoplasie in fase attiva, trombofilia, o familiarità per MTE, perché questi sono fattori di rischio che rimangono costanti. Tenere in considerazione sia il rischio di una recidiva di MTE, sia il rischio di emorragia. Discutere con il paziente benefici e rischi di proseguire il trattamento con antagonisti della vitamina K. [Raccomandazione basata su evidenze di qualità molto bassa da trial controllati randomizzati e su un modello economico originale con limiti potenzialmente molto severi e applicabilità parziale]
- Considerare di proseguire oltre i 3 mesi il trattamento con antagonisti della vitamina K nei pazienti in cui la TVP prossimale è “non giustificata”, se il rischio di recidiva è elevato e non c’è rischio aggiuntivo di emorragia maggiore. Discutere con il paziente benefici e rischi di proseguire il trattamento con antagonisti della vitamina K. [Raccomandazione basata su evidenze di qualità da moderata a molto bassa da trial controllati randomizzati e su un modello economico originale con limiti potenzialmente molto severi e applicabilità parziale]
4. Trombolisi nei pazienti con trombosi venosa profonda
- Considerare la trombolisi catetere-guidata nei pazienti con TVP ilio-femorale sintomatica in presenza di tutti i seguenti fattori: sintomi che persistono da meno di 14 giorni, status funzionale adeguato, aspettativa di vita = 1 anno e basso rischio di emorragia. [Raccomandazione basata su evidenze di qualità da moderata a molto bassa da trial controllati randomizzati. I fattori specifici si basano sull’esperienza e l’opinione del GDG]
5. Interventi meccanici
- Prescrivere gambaletti a compressione graduata, con una pressione alla caviglia > 23 mmHg, ai pazienti con TVP prossimale una settimana dopo la diagnosi, oppure quando il gonfiore si è sufficientemente ridotto e non sussistono controindicazioni.
- Consigliare ai pazienti di indossare i gambaletti per almeno due anni e assicurarsi che vengano sostituiti 2-3 volte l’anno o secondo le istruzioni del produttore. Ricordare ai pazienti di indossare il gambaletto solo sulla gamba interessata.
[Raccomandazioni basate su evidenze di qualità moderata da trial controllati randomizzati e su una semplice analisi dei costi. I dettagli sulla compressione si basano sull’esperienza e l’opinione del GDG]
6. Test per la diagnosi di neoplasia occulta
- Sottoporre tutti i pazienti con TVP o EP “non giustificate” nei quali non è stata diagnosticata una neoplasia a: visita medica guidata dalla storia completa del paziente, Rx torace, emocromo completo, calcemia, test di funzionalità epatica ed esame delle urine. [Raccomandazione basata su evidenze di qualità molto bassa da trial controllati randomizzati]
- Effettuare TAC addome e pelvi (e mammografia nelle donne) in tutti i pazienti di età > 40 anni che presentano per la prima volta TPV o EP “non giustificata” nei quali la valutazione iniziale non ha rilevato segni o sintomi di neoplasia. [Raccomandazione basata su evidenze di qualità molto bassa da trial controllati randomizzati e su un’analisi di costo-efficacia con limiti potenzialmente molto severi e applicabilità parziale]
7. Test diagnostici per la trombofilia
- Non effettuare test diagnostici per la trombofilia nei pazienti:
- in terapia anticoagulante
- con TVP o EP “giustificata”, ossia quelli che negli ultimi 3 mesi hanno avuto un transitorio fattore di rischio maggiore per la MTE: intervento chirurgico, trauma, immobilità prolungata (allettamento forzato, impossibilità a deambulare autonomamente, probabilità di trascorrere una parte considerevole della giornata a letto o su una sedia), gravidanza, puerperio
- che assumono contraccettivi orali o terapia ormonale sostitutiva.
- Considerare i test per gli anticorpi antifosfolipidi in pazienti che hanno avuto TVP o EP “non giustificata” se è in programma l’interruzione della terapia anticoagulante.
- Considerare i test per la trombofilia ereditaria nei pazienti che hanno avuto TVP o EP “non giustificata” con un parente di primo grado che ha avuto TVP o EP se è in programma l’interruzione del trattamento anticoagulante.
- Non effettuare di routine test per la trombofilia in parenti di primo grado di pazienti con una storia di TVP o EP e trombofilia.
[Raccomandazioni basate sull’esperienza e l’opinione del GDG]
8. Quali potenziali ostacoli per l’implementazione?
Anche se è importante potere eseguire i test diagnostici nelle tempistiche raccomandate, il GDG riconosce potenziali difficoltà e ritardi di accesso per angio-TC polmonare, scintigrafia polmonare ventilatoria-perfusoria o ecografia, specialmente durante i weekend, le notti e i giorni festivi. Pertanto il GDG ha raccomandato il trattamento anticoagulante temporaneo e i tempi massimi entro i quali effettuare i test diagnostici.
La trombolisi catetere-guidata, raccomandata in alcuni pazienti, è un intervento relativamente poco utilizzato che può comportare implicazioni sulle risorse per i centri che non dispongono di questo trattamento e devono predisporre innovazioni strutturali/organizzative o accordi di fornitura con altre strutture.
Nei pazienti neoplastici dovrebbe essere somministrata EBPM per via sottocutanea invece degli antagonisti della vitamina K per via orale: tuttavia i pazienti che non sono in grado di praticare autonomamente le iniezioni giornaliere possono richiedere l’aiuto di un caregiver o di un infermiere. Se possibile, pazienti e caregivers dovrebbero essere formati sulle tecniche di iniezione, per limitare la necessità dell’infermiere, che potenzialmente incrementa i costi.
Anche la raccomandazione di valutare a 3 mesi rischi e benefici di proseguire il trattamento con antagonisti della vitamina K può avere risvolti clinici, organizzativi ed economici. I fattori associati al rischio di recidiva dopo un evento tromboembolico iniziale “ingiustificato” sono ancora oggetto di dibattito: sesso maschile, sindrome post-trombotica, obesità, aumento del D-dimero dopo interruzione del trattamento anticoagulante. Poiché non esistono semplici regole empiriche o strumenti validati per predire accuratamente questi rischi, tali decisioni spesso richiedono un setting specialistico.
9. Quali raccomandazioni per la ricerca futura?
- Qual è l’efficacia e la costo-efficacia di un’ecografia completa della gamba rispetto a un’ecografia delle vene prossimali per la diagnosi della TVP acuta?
- Qual è l’efficacia e la costo-efficacia del trattamento anticoagulante orale a lungo termine in particolari sottogruppi di pazienti al primo episodio “ingiustificato” di MTE?
- In pazienti con MTE e neoplasia attiva che hanno ricevuto per 6 mesi terapia anticoagulante con eparina a basso peso molecolare, qual è l’efficacia (in termini di recidiva della MTE, mortalità per tutte le cause, emorragia maggiore) e la costo-efficacia di un trattamento anticoagulante continuato con EBPM vs antagonisti della vitamina K?
- Nel trattamento della TVP acuta prossimale, qual è l’efficacia e la costo-efficacia della trombolisi farmacologica catetere-guidata o della trombolisi farmaco-meccanica rispetto alla terapia anticoagulante?
- Nei pazienti con EP confermata, emodinamicamente stabili con disfunzione del ventricolo destro, qual è l’efficacia e la costo-efficacia della trombolisi sistemica rispetto alla terapia anticoagulante iniziale?



