Hot topics
Evidence 2014;6(1): e1000066 doi: 10.4470/E1000066
Pubblicato: 28 gennaio 2014
Copyright: © 2013 Cartabellotta. Questo è un articolo open-access, distribuito con licenza Creative Commons Attribution, che ne consente l’utilizzo, la distribuzione e la riproduzione su qualsiasi supporto esclusivamente per fini non commerciali, a condizione di riportare sempre autore e citazione originale.
I patient decision aids (PDA) sono strumenti di supporto decisionale per aiutare i pazienti a compiere scelte informate sulla propria salute tenendo conto dei valori e delle preferenze individuali. Di fatto, vengono utilizzati nel processo decisionale condiviso (PDC) – shared decision making – incoraggiando la partecipazione attiva dei pazienti nelle decisioni cliniche che li riguardano (1,2).
Nel PDC medici e pazienti arrivano a decisioni condivise informando con le migliori evidenze scientifiche le preferenze del paziente (2). Infatti, il PDC prevede la comunicazione di informazioni evidence-based su opzioni, benefici, rischi e incertezze degli interventi sanitari, oltre che una consulenza di supporto decisionale e un sistema per registrare e implementare le preferenze informate del paziente. Una recente revisione sistematica riporta che nel 63% degli studi inclusi la maggior parte dei pazienti esprimeva il desiderio di partecipare attivamente alle decisioni terapeutiche che li riguardavano, con un trend in progressivo aumento: dal 50% al 73% degli studi pubblicati prima e dopo il 2000 (3). Il dato emerge in particolare per i pazienti oncologici: nell’85% dei 27 studi pubblicati a partire dal 2000 la maggior parte dei pazienti desiderava essere coinvolto nelle decisioni terapeutiche. Ovviamente, le preferenze dei pazienti sul coinvolgimento nel processo decisionale variano e sono influenzate da età, genere e livello di istruzione (4).
Il PDC può essere utilizzato in molte decisioni sulla salute: sottoporsi a screening o a test diagnostici, a procedure mediche o chirurgiche, partecipare a un programma di autogestione, assumere un farmaco o modificare il proprio stile di vita (2). Poichè i pazienti che desiderano un ruolo attivo nel processo decisionale necessitano di informazioni chiare, comprensibili ed evidence-based sulla loro condizione e sulle alternative diagnostiche, terapeutiche e assistenziali, i PDA sono stati sviluppati con l’obiettivo per informarli sul profilo rischio-beneficio delle varie opzioni e per supportarli nelle scelte informate (2).
Che cos’è un patient decision aid?
I PDA, disponibili in vari formati (online, cartacei, video), hanno tre obiettivi fondamentali (5):
- fornire ai pazienti informazioni evidence-based sulle alternative diagnostico-terapeutiche disponibili
- incoraggiare il loro coinvolgimento attivo nel processo decisionale
- aiutarli a riflettere sulle loro priorità e a fare scelte secondo i propri valori e preferenze.
Idealmente i pazienti dovrebbero utilizzare autonomamente i PDA, anche se alcuni sono di così rapida consultazione che possono essere impiegati durante il consulto con il medico. I pazienti possono poi volere discutere l’utilizzo del PDA con il medico, prima di finalizzare la decisione.
Cosa contiene un patient decision aid?
Di base, un PDA definisce la decisione che deve essere presa e riporta le opzioni disponibili con i relativi esiti (benefici, rischi e incertezze) basati su una accurata revisione sistematica delle evidenze disponibili. Considerato che il paziente potrebbe non essere consapevole dell’opportunità di scegliere, aspettandosi che sia il medico a comunicare il trattamento necessario, “definire la decisione” significa inquadrarla in maniera tale da rendere evidente che è il paziente a doverla prendere. Le opzioni possono essere presentate in diversi formati: uno dei più comuni è quello tabellare che riporta tutte le opzioni e i relativi esiti. La tabella 1 riporta un esempio di PDA per le pazienti affette da carcinoma mammario che devono scegliere tra mastectomia e nodulectomia mammaria.
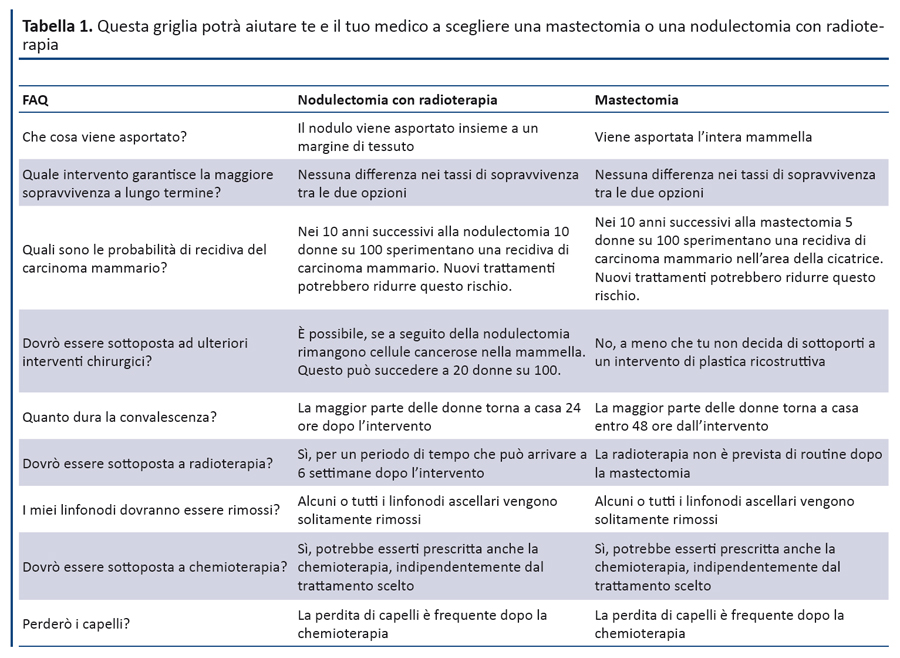
La spiegazione dei rischi è una parte fondamentale del PDA, un obiettivo primario cui oggi si punta, cercando di presentare le informazioni in modo chiaro e senza distorsioni, possibilmente facendo uso di supporti grafici come gli “smiles” o i “Cates plot” (6).
I PDA non si limitano a fornire informazioni, ma incoraggiano i pazienti a riflettere sui propri valori e preferenze (5). Ad esempio, in un PDA sull’osteoartrite dell’anca, i pazienti potrebbero essere invitati a considerare soggettivamente l’importanza di riacquistare un elevato grado di mobilità e autonomia funzionale o di ridurre al minimo il dolore, rispetto alla rilevanza di evitare il rischio di complicanze chirurgiche o un lungo periodo di recupero post-trattamento. In questo modo i pazienti riescono ad accettare che tutti i trattamenti comportano generalmente rischi e benefici, affrontano direttamente i trade-off del caso e possono prendere decisioni in relazione alle loro attitudini soggettive al rischio e all’importanza che attribuiscono ai diversi esiti.
Prove di efficacia
Una revisione sistematica Cochrane che ha valutato gli effetti dei PDA sulle scelte relative a test di screening o interventi medici ha concluso che i pazienti che li utilizzano (7):
- migliorano le conoscenze sulle opzioni disponibili
- hanno un quadro più accurato e realistico dei possibili rischi e benefici e rischi
- fanno scelte più in linea con i loro valori informati
- partecipano maggiormente al processo decisionale
Gli autori hanno analizzato 86 trial controllati randomizzati (oltre 20.000 soggetti arruolati) su 35 decisioni condizione-specifiche che confrontavano l’uso di un PDA con diversi interventi di controllo. Una maggiore conoscenza delle opzioni e dei relativi esiti conduce a percezioni più accurate dei rischi, in particolare quando il PDA riporta le probabilità in formato numerico (7). Inoltre, i PDA moderano il conflitto decisionale e riducono il numero delle persone incapaci di scegliere perché non sufficientemente informate o con preferenze poco chiare. In definitiva, utilizzando un PDA le persone hanno meno probabilità di rimanere passive nel processo decisionale (7).
Le evidenze suggeriscono che le persone sono maggiormente portate a scegliere opzioni terapeutiche più conservative. Studi condotti su scelte relative alla chirurgia maggiore elettiva, dopo avere utilizzato un PDA i pazienti avevano il 20% in meno di probabilità di scegliere la chirurgia maggiore invasiva rispetto all’assistenza normale. Analogamente, l’uso di PDA riduce del 15% la probabilità di sottoporsi allo screening del carcinoma prostatico con il PSA (7). Tuttavia, questi risultati dovrebbero essere trattati con cautela, poiché gli studi hanno preso in considerazione la decisione iniziale e non rappresentano una valutazione a lungo termine di decisioni e costi conseguenti. Infatti, è ragionevole presumere che i pazienti inizialmente potrebbero fare una scelta più conservativa, e poi successivamente optare per la chirurgia se l’opzione conservativa non soddisfa le loro esigenze. Inoltre, la maggior parte degli studi non distingue se gli effetti del PDA sono ottenuti a livello di paziente o di medico. Pertanto, sino a quando non saranno disponibili i risultati di studi a lungo termine, non possiamo concludere che i PDA migliorano l’utilizzo delle risorse in sanità.
Sviluppo dei patient decision aids
Esistono molte risorse internazionali che producono i PDA: i primi sono stati realizzati dall’Informed Medical Decisions Foundation, organizzazione no-profit statunitense (8). Nel 2003 è nata l’International Patient Decision Aids Standards (IPDAS) Collaboration (9), che ha definito gli standard di qualità per la produzione dei PDA (10) che includono 12 dimensioni “core” – recentemente oggetto di rivalutazione (11) – tra cui i metodi di sviluppo sistematici, la disponibilità di informazioni su opzioni e probabilità, la definizione dei valori, le disclosure di eventuali conflitti di interesse, l’equilibrata presentazione delle opzioni, l’utilizzo di un linguaggio chiaro, le informazioni basate sulle evidenze attualmente disponibili.
Un elenco di PDA valutati secondo i criteri IPDAS è disponibile sul sito web dell’organizzazione (http://decisionaid.ohri.ca/AZinvent.php).
Nel Regno Unito il NHS ha commissionato lo sviluppo numerosi PDA (http://sdm.rightcare.nhs.uk/pda).
Ulteriori PDA sono disponibili a:
www.patient.co.uk/decision-aids
www.npc.nhs.uk/patient_decision_aids/pda.php
www.optiongrid.org
Utilizzo e integrazione
L’uso di PDA può essere problematico per pazienti con difficoltà di lettura, che non hanno accesso o capacità di usare un computer o che non comprendono la lingua inglese: di conseguenza, per questi soggetti è necessario sviluppare formati e presentazioni alternative.
Un risvolto importante per i medici è l’influenza dei PDA sulla durata della consultazione: senza distinguere tra consultazioni avvenute in setting di cure primarie e secondarie, una revisione Cochrane ha rilevato un effetto variabile, da una riduzione di 8 minuti fino ad una aumento di 23 minuti rispetto a una consultazione standard (mediana +2.5 minuti) (7). Oltre alla notevole eterogeneità delle condizioni cliniche, l’influenza sulla durata della consultazione dipende anche dai PDA utilizzati, dal momento in cui vengono introdotti nel percorso del paziente e se vengono utilizzati durante la consultazione o in circostanze esterne, tutti fattori correlati con la decisione da prendere. Ad esempio, una decisione sull’opzione terapeutica per l’osteoartrite dell’anca dovrebbe essere idealmente presa prima di consultare un chirurgo ortopedico. In questo caso, il PDA potrebbe essere utilizzato dopo una diagnosi probabile, ma prima di un consulto specialistico che, se richiesto, avverrebbe in un momento successivo alle preferenze espresse dal paziente. L’utilizzo di PDA nel processo decisionale condiviso avrà necessariamente delle implicazioni sulla formazione dei professionisti sanitari (13) e l’integrazione dei PDA nei sistemi clinici li renderà verosimilmente più accessibili agli stessi medici (12).
Conclusioni
I pazienti desiderano sempre più essere coinvolti nelle decisioni terapeutiche e i PDA permettono di informarli sulle opzioni disponibili, li coinvolgono nel processo decisionale e migliorano la comunicazione tra medici e pazienti. Sono già disponibili diversi PDA, oltre a un set di criteri di qualità per guidare chi è impegnato nella loro produzione. Tuttavia, non è sufficiente rendere i PDA facilmente accessibili: se entreranno a fare parte della pratica clinica quotidiana, dovranno essere accolti sia dalla comunità medica sia dai pazienti, come parte integrante delle consultazioni cliniche ed essere inclusi nei programmi di formazione e training di tutti i professionisti sanitari.



